Em 2012, o Ministério da Saúde incluiu a Hiperplasia Adrenal Congênita (HAC) no Programa Nacional de Triagem Neonatal (PNTN).
Desde então, os estados ou o próprio MS deveriam fornecer a medicação “fludrocortisona” aos pacientes, uma vez que sem esse remédio eles podem morrer.
“Desde 2012, o MS não resolveu o problema de medicação que custa centavos e joga para os estados. São frequentes os problemas. Agora a medicação falta no Brasil desde outubro, sem previsão, e os pacientes estão desesperados”, alardeou a presidente da Sociedade Brasileira de Triagem Neonatal e Erros Inatos do Metabolismo (SBTEIM), a endocrinologista Dra. Tânia Bachega, que é a maior referência nacional em HAC.
A Hiperplasia Adrenal Congênita (HAC) foi inserida no Programa Nacional de Triagem Neonatal em 2012 e pela Portaria 822.
“A medicação deveria ser dispensada a todos os pacientes. Trata-se de medicação de custo baixo e que, na sua falta, põe em risco a vida dos pacientes! As autoridades de saúde precisam resolver este problema crônico, que se repete todos os anos”, enfatiza a médica.
A presidente da Associação Brasileira Addisoniana (ABA), que representa os pacientes com a doença rara também se manifestou, “a falta de medicação é uma ameaça à vida dos pacientes”, alerta a Dra. Adriana Fadel, presidente da ABA e paciente com Insuficiência Adrenal.
O que é HAC?
A Hiperplasia Adrenal Congênita (HAC) por Deficiência da 21-Hidroxilase é uma doença hereditária frequente, que afeta a produção de hormônios pelas glândulas adrenais, que estão localizadas em cima dos rins.
As adrenais normalmente produzem hormônios essenciais à vida, como o cortisol (cortisona) e aldosterona, os quais são importantes na regulação da pressão arterial, na retenção de sódio e água e na manutenção da glicemia nos estados de jejum, dentre outras ações.
No caso dos pacientes recém-nascidos com HAC, a produção destes hormônios está deficiente e, paralelamente, as adrenais também produzem excesso do hormônio testosterona desde a vida fetal. O desequilíbrio resulta na dificuldade do ganho de peso dos bebês depois de sete dias de vida, além de vômitos, seguidos de desidratação grave que pode evoluir para óbito nas primeiras semanas em, aproximadamente, 20 a 25% dos bebês.
De acordo com a maior especialista do Brasil no tema, Dra. Tânia Bachega, presidente da Sociedade Brasileira de Triagem Neonatal e Erros Inatos do Metabolismo (SBTEIM), os recém-nascidos de sexo masculino tem mais probabilidade de desfecho fatal por falta de reconhecimento da doença, uma vez que no exame físico não existe nenhum sinal clínico, além da desidratação, que chame a atenção para este diagnóstico.
“Já os recém-nascidos de sexo feminino apresentam atipia genital, resultante do excesso da produção testosterona desde a vida fetal. No entanto, a genitália interna, útero e ovários, estão normalmente desenvolvidos, caracterizando uma malformação apenas da genitália externa. Esta manifestação clínica no sexo feminino corrobora para a identificação precoce da HAC e as meninas têm frequência menor de desfecho fatal no período neonatal”, comentou a especialista.
Diagnóstico
A detecção precoce da HAC permite a introdução da terapia de reposição hormonal e evita a crise de desidratação (perda de sal). “No que se refere à avaliação e tratamento da malformação genital, esta deve ser avaliada exclusivamente por equipe multidisciplinar especializada e com a participação e constante orientação dos pais. Diversos centros possuem resultados em longo prazo do tratamento de pacientes com HAC, evidenciando os efeitos benéficos do tratamento”, alerta a médica.
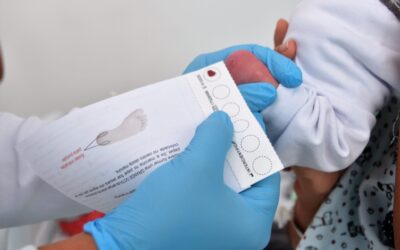
Por ser uma doença frequente, que afeta, aproximadamente, 1 a cada 10/15 mil bebês no Brasil, a HAC foi incluída no Teste do Pezinho (Programa Nacional de Triagem Neonatal) desde 2012.
O diagnóstico da HAC, por meio da coleta da gotinha de sangue do calcanhar do bebê na maternidade ou na UBS, entre o 3º e o 5º dia de vida, tem demonstrado uma medida efetiva de saúde, uma vez que a instituição precoce da terapia evita a grave crise de perda de sal, bem como coopera para a correção de erros de registro de sexo ao nascimento em meninas com atipia genital. (Com informações da SBTEIM – 29.01.24)